- Multiplicador en contracorriente
-
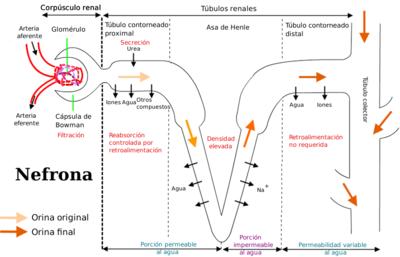
El mecanismo multiplicador en contracorriente permite al riñón proporcionar el medio osmótico adecuado para que la nefrona pueda concentrar la orina, mediante la utilización de bombas iónicas en la médula para reabsorber los iones de la orina. El agua presente en el filtrado fluye a través de canales de acuaporina (AQP), saliendo del tubo de forma pasiva a favor del gradiente de concentración creado por las bombas iónicas.
Contenido
Deposición de NaCl en el intersticio medular
El centro del proceso de la generación de un intersticio medular hipertónico es el mecanismo multiplicador en contracorriente, que es un método energéticamente muy eficiente de depositar NaCl en la médula renal.[1]
El mecanismo se basa en la diferencia de permeabilidad de la parte ascendente y descendente del asa de Henle:
- el asa descendente es permeable al agua e impermeable al NaCl;
- el asa ascendente es impermeable al agua y permeable al NaCl, por lo que absorbe solutos sin reabsorber agua.
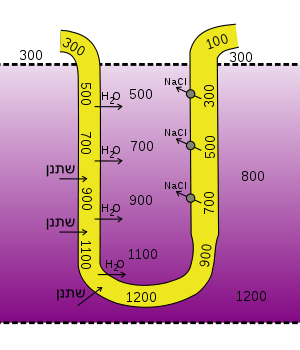
Como en todos los procesos de transporte, este sistema permite la creación de gradiente de concentración hasta un cierto límite. En el asa ascendente, el mecanismo de transporte de NaCl hacia el exterior permite mantener una diferencia de concentración de 200 mOsm/L entre el fluido del interior del túbulo y el intersticio. En este punto, el sistema está en equilibrio, en el que el flujo de NaCl desde la luz del tubo hasta el intersticio medular iguala la difusión pasiva de NaCl de vuelta desde el intersticio hasta la luz del tubo.
De acuerdo con este límite, debería ser imposible generar un intersticio hipertónico con altas concentraciones de NaCl, si sólo llegara a la médula fluido isotónico (300 mOsm/L). Sin embargo, esto no ocurre, ya que la permeabilidad selectiva para el agua del asa descendente permite la concentración del fluido tubular a medida que desciende a través de la médula, de manera que cuando el fluido llega a la parte más baja del asa es hipertónico, con una alta concentración de NaCl.
Para comprender cómo se origina el gradiente, el punto de partida es suponer que todo el asa de Henle contiene un fluido isotónico (300 mOsm/L), al igual que el intersticio medular. Para generar el gradiente, deben producirse tres procesos secuenciales de forma repetida:
- El NaCl se reabsorbe en el asa ascendente, hasta alcanzar una diferencia de concentración de 200 mOsm/L entre el fluido tubular (200 mOsm/L) y el intersticio (400 mOsm/L);
- El intersticio hiperosmótico estimula la reabsorción de agua a partir del asa descendente, lo que genera un fluido igualmente hipertónico (400 mOsm/L) en este segmento;
- Se establece un flujo dentro del tubo, de manera que entra más fluido isotónico desde el túbulo proximal y el fluido hipertónico generado en el asa descendente entra en el asa ascendente.
Los pasos 1 a 3 se repiten múltiples veces, y como resultado final se genera un gradiente osmótico vertical en el intersticio medular (isosmótico en la zona corticomedular e hiperosmótico en la papila medular), a pesar de que en cualquier punto horizontal del gradiente la diferencia entre el fluido tubular y el intersticio no supera los 200 mOsm/L.
Como ya se ha indicado, la deposición de NaCl en el intersticio medular sólo es posible gracias a las diferencias de permeabilidad entre el asa ascendente y el asa descendente de Henle. El paso limitante del proceso es la absorción de NaCl en el asa ascendente, mediada por el Na+-K+-2Cl- (NKCC2), específico de esta zona, en el lado apical del epitelio tubular.
Es importante resaltar que cualquier modificación que disminuya la capacidad de absorber NaCl en esta zona (por ejemplo, el uso del diurético furosemida, que inhibe específicamente el transportador NKCC2), afectará también la capacidad de concentrar la orina. Entre las condiciones patofisiológicas que producen este efecto se encuentran la insuficiencia adrenal y el síndrome de Bartter.
Deposición de urea
La hipertonicidad de la médula renal depende no sólo de la deposición de NaCl, sino también de la deposición selectiva de urea, mediante un mecanismo completamente diferente. La deposición de urea depende de un transporte específico en los segmentos distales de la nefrona, en concreto de la permeabilidad diferencial para la urea a lo largo del túbulo colector: la zona proximal (en la corteza y en la médula externa) del túbulo colector es impermeable a la urea, mientras que la zona distal (localizada en la médula interna) es permeable. Aunque ambos mecanismos son muy diferentes, la concentración máxima de la orina se consigue combinando ambos mecanismos.[1]
Aunque la urea es simplemente un producto de desecho del metabolismo de las proteínas que debe ser excretada por el riñón, una parte de la urea generada se utiliza en la médula para concentrar la orina. Como ejemplo de la importancia de la urea en este mecanismo, los individuos sometidos a dietas bajas en proteínas producen menos urea y tienen problemas para concentrar la orina.
La fase más importante de este proceso tiene lugar en el túbulo colector; aproximadamente el 50% de la urea filtrada en el glomérulo se reabsorbe en el túbulo proximal y el resto pasa al túbulo distal. La parte proximal del túbulo colector es impermeable a la urea, de manera que toda la urea que entra en el túbulo colector baja hasta la médula interna, una zona permeable a la urea. En presencia de ADH (hormona antidiurética o arginina vasopresina, AVP), la reabsorción de agua en el túbulo colector provoca una concentración progresiva de urea a medida que el fluido desciende hacia la zona medular. En esta zona existen transportadores específicos para urea que permiten la reabsorción de la urea, y que son asimismo estimulados por la ADH. Por tanto, en la zona medular la urea pasa de la luz del túbulo colector hacia el intersticio.
Por esta razón, la zona medular interna presenta una alta concentración de urea, por lo que parte de esa urea pasa por difusión a la luz del asa de Henle (por ambas ramas, la descendente y la ascendente), vuelve de nuevo al túbulo colector y volverá a ser reconcentrada y reabsorbida. Sin embargo, en ausencia de ADH el túbulo colector es más impermeable al agua, por lo que la urea se concentrará menos y será menos reabsorbida y más excretada en la orina.
En una nefrona yuxtamedular, que desciende hasta la papila de la médula renal, el gradiente osmótico puede pasar de 300 mOsm/L en la zona corticomedular hasta un máximo de 1200 mOsm/L en la zona interna de la médula, cuando el sistema funciona a su máximo rendimiento: en presencia de ADH, con máxima reabsorción de urea. En ausencia de ADH, la mayor parte de la urea se excreta y el gradiente sólo alcanza un máximo de 600 mOsm/L. Por ello, se dice que el NaCl es responsable de la generación de la mitad del gradiente (de 300 a 600), y la urea de la otra mitad (de 600 a 1200).
Mantenimiento del gradiente
La médula renal contiene una red muy especializada de capilares denominada vasa recta. Estos capilares se originan a partir de la arteriola eferente del glomérulo y descienden hacia la médula formando un lazo, que corre en paralelo al asa de Henle. Los vasa recta son fundamentales para el mantenimiento del gradiente osmótico medular.
Como se ha indicado antes, cuando el plasma entra desde el córtex en la médula, es un fluido isotónico (300 mOsm/L). Sin embargo, a medida que desciende por la médula, las marcadas diferencias en osmolaridad y composición del plasma y del fluido intersticial produce una difusión de los solutos (el NaCl y la urea) hacia el interior de los capilares, y del agua desde los capilares hacia el intersticio. Si este proceso continuara, la hipertonicidad de la médula desaparecería rápidamente. Para evitar que esto ocurra, el flujo de sangre a través de los vasa recta transcurre lentamente. Al final de la parte descendente, el plasma es hipertónico, pero durante su recorrido por la parte ascendente, el plasma vuelve hacia el córtex, y los flujos de solutos y agua se invierten: el NaCl y la urea se secretan hacia el intersticio, mientras que el agua se reabsorbe hacia la sangre. Como consecuencia, el gradiente de concentración medular se mantiene. Este mecanismo se denomina frecuentemente intercambio en contracorriente.[1]
Referencias
- ↑ a b c Jackson, B.A.; C.E. Ott. «Ch.4 Regulation of tubular reabsorption». Renal system. Integrated medical science. Fence Creek Editors. ISBN 9781889325316.
Enlaces externos
Categorías:- Sistemas de órganos
- Anatomía del riñón
Wikimedia foundation. 2010.