- Eliminación (farmacología)
-
Eliminación (farmacología)
En farmacología se entiende por eliminación o excreción de un fármaco a los procesos por los cuales los fármacos son eliminados del organismo, bien inalterados (moléculas de la fracción libre) o bien modificados como metabolitos a través de distintas vías. El riñón es el principal órgano excretor, aunque existen otros, como el hígado, la piel, los pulmones o estructuras glandulares, como las glándulas salivales y lagrimales. Estos órganos o estructuras utilizan vías determinadas para expulsar el fármaco del cuerpo, que reciben el nombre de vías de eliminación:
- Orina,
- Lágrimas,
- Sudor
- Saliva
- Respiración
- Leche materna
- Heces
- Bilis
En lo que respecta al riñón, los fármacos son excretados por filtración glomerular y por secreción tubular activa siguiendo los mismos pasos y mecanismos de los productos del metabolismo intermedio. Así, las drogas que filtran por el glomérulo sufren también los procesos de la reabsorción tubular pasiva. Por filtración glomerular solo se eliminan las drogas o los metabolitos no ligados a las proteicas plasmáticas (fracción libre), y muchos otros (como los ácidos orgánicos) son secretados activamente. En los túbulos proximal y distal las formas no ionizadas de ácidos o bases débiles son reabsorbidas pasiva y activamente. Cuando el fluido tubular se hace más alcalino, los ácidos débiles se excretan más fácilmente y esto disminuye la reabsorción pasiva. Lo inverso ocurre con las bases débiles. Por eso en algunas intoxicaciones puede incrementarse la eliminación del fármaco tóxico, alcalinizando la orina y forzando la diuresis.
En otras ocasiones los fármacos son eliminados en la bilis con la que llegan hasta el intestino. Allí se unen a la fracción no absorbida del fármaco y se eliminan con las heces o bien pueden sufrir un nuevo proceso de absorción y ser eliminados finalmente por el riñón.
Las otras vías tienen poca transcendencia, salvo para fármacos muy concretos, como la vía respiratoria para el alcohol o los gases anestésicos, aunque en el caso de la leche materna es de especial transcendencia. El recién nacido presenta todavía cierta inmadurez de hígado o riñones y es más sensible a los efectos tóxicos del fármaco. Por ello hay que conocer qué fármacos pueden eliminarse a través de la leche materna para evitarlos.
Contenido
Parámetros farmacocinéticos de la excreción
La farmacocinética estudia la forma y velocidad de depuración de los fármacos y sus metabolitos por los distintos órganos excretores, en relación con las concentraciones plasmáticas del fármaco. Para ello precisa de la definición operativa de algunos conceptos relativos a la excreción.
Biodisponibilidad
A efectos prácticos, podemos definir la biodisponibilidad de un fármaco como la fracción del mismo que alcanza la circulación sistémica del paciente. O dicho de otra manera, el porcentaje de fármaco que aparece en plasma. Desde este prisma, la administración de un fármaco por vía intravenosa presentaría la mayor biodisponibilidad posible, por lo que se considera la unidad (o el 100%). A partir de aquí, la biodisponibilidad se calcula comparando la vía a estudiar con respecto a la vía intravenosa (biodisponibilidad absoluta) o a un valor estándar de otras presentaciones del fármaco en estudio (biodisponibilidad relativa).
![B_A = \frac{[ABC]_P . D_{IV}}{[ABC]_{IV} . D_P}](/pictures/eswiki/53/5ca3c5293ac76c5cc118262203196262.png)
.
![\mathit B_R = \frac{[ABC]_{A} . dosis_{B}}{[ABC]_{B} . dosis_{A}}](/pictures/eswiki/56/89142147383556850b8ddeefa9d174b1.png)
Conocida la biodisponibilidad de un fármaco, podremos calcular qué modificaciones hay que realizar en su posología para alcanzar los niveles sanguíneos deseados. La biodisponibilidad es pues una razón matemática individal para cada fármaco que actúa sobre la dosis administrada. Mediante la fórmula
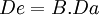 (en donde De es la dosis eficaz, B la biodisponibilidad y Da la dosis administrada) podemos calcular la cantidad de fármaco en plasma que realmente tiene capacidad para realizar su efecto.
(en donde De es la dosis eficaz, B la biodisponibilidad y Da la dosis administrada) podemos calcular la cantidad de fármaco en plasma que realmente tiene capacidad para realizar su efecto.Así, si tenemos un fármaco cuya biodisponibilidad es de 0.8 (o del 8o%) y se administra una dosis de 100 mg, la ecuación se resolvería:
De = 0,8 x 100 mg = 80 mg
Este concepto depende de otra serie de factores inherentes a cada fármaco, como son:[1]
- Forma galénica
- Forma química
- Vía de administración
- Estabilidad
- Metabolización
Estos conceptos, que pueden verse detalladamente en el artículo principal del epígrafe, pueden cuantificarse matemáticamente y a su vez ser integrados para obtener un ecuación matemática de los mismos:
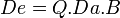
,
donde Q sería la constante de pureza del fármaco.[1]
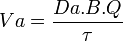
siendo Va la velocidad de administración del fármaco y τ la constante que representa la velocidad a la que el fármaco absorbido alcanza la circulación sistémica.
Finalmente, por la ecuación de Henderson-Hasselbach, y sabiendo el
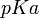 del fármaco (pH al cual presenta equilibrio entre sus moléculas ionizadas y no ionizadas), podemos calcular la cantidad de fármaco no ionizado, y, por tanto, la cantidad de fármaco objeto de la absorción:
del fármaco (pH al cual presenta equilibrio entre sus moléculas ionizadas y no ionizadas), podemos calcular la cantidad de fármaco no ionizado, y, por tanto, la cantidad de fármaco objeto de la absorción: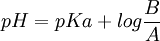
Cuando dos fármacos tienen la misma biodisponibilidad se dice que son equivalentes biológicos o bioequivalentes. Este concepto de bioequivalencia es importante porque en la actualidad es la vara de medir para la autorización de los medicamentos genéricos en numerosos países.
Volumen aparente de distribución
Este concepto está relacionado con la teoría de la multicompartimentalización. Considerando los fármacos como solutos, los distintos tejidos con especificidad del organismo van a actuar como los solventes que darán pie a las diferentes concentraciones del fármaco. Así, dependiendo de la naturaleza química de éste, habrá una especial predisposición de las sustancias liposolubles por la grasa corporal o de las hidrosolubles por el líquido extracelular. Este volumen de distribución (Vd) de un fármaco en el organismo es tan sólo aparente, pues conceptualmente se trataría del volumen necesario para contener de forma homogénea en todo el organismo una cantidad determinada de fármaco, que viene dada por el nivel de la concentración del mismo en el plasma. Desde el punto de vista físico el Vd viene determinado por la siguiente fórmula:
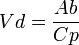 en donde Ab es la cantidad total de fármaco en el cuerpo y Cp la concentración plasmática del mismo.
en donde Ab es la cantidad total de fármaco en el cuerpo y Cp la concentración plasmática del mismo.Siendo la Ab conocida, pues es equivalente a la dosis de fármaco administrada, la fórmula nos indica que la relación existente entre Vd y la Cp es una relación de proporcionalidad inversa. Es decir, que a mayor Cp menor Vd y viceversa. O lo que es lo mismo, que los factores que aumenten la Cp disminuirán el valor del Vd. Esto nos pone sobre la pista de la importancia del conocimiento de las concentraciones plasmáticas del fármaco y de los factores que lo modifican.
Aplicando a esta fórmula los conceptos aprendidos en el apartado de la biodisponibilidad, podemos calcular la cantidad de fármaco a administrar para conseguir una determinada concentración de fármaco en el organismo (dosis de carga):
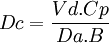
Este concepto tiene interés clínico, pues a veces necesitamos alcanzar una determinada concentración de fármaco que sabemos es la óptima para que realice sus efectos en el organismo (caso de la digitalización de un paciente).
Vida media
La vida media plasmática o vida media de eliminación es el tiempo necesario para eliminar el 50% del fármaco del organismo. O bién el tiempo que tarda la concentración plasmática del fármaco en reducirse a la mitad de sus niveles máximos.
Aclaramiento
Al medir la concentración plasmática de un fármaco antes de pasar por un órgano (sangre arterial) y después de haber pasado por él (sangre venosa) si se encuentra una diferencia de concentraciones se puede deducir que el órgano ha eliminado una parte del fármaco, aclarando la concentración del mismo. desde esta óptica, se considera el aclaramiento como el volumen plasmático libre totalmente de fármaco por unidad de tiempo, por lo que se mide en unidades de volumen por unidades de tiempo. El aclaramiento, puede determinarse de una forma global (aclaramiento sistémico) o de forma individualizada para cada vía (aclaramiento hepático, renal, etc.). La ecuación que recoge este concepto sería:
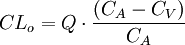
En donde CLo es el aclaramiento del órgano, CA la concentración plasmática en sangre arterial, CA la concentración plasmática en sangre venosa y Q el flujo sanguíneo del órgano.
Es fácil comprender que cada órgano tendrá sus condicionantes del aclaramiento, en función de su mecanismo de acción para realizar la depuración. En lo que respecta al aclaramiento renal, viene determinado por factores como el grado de unión a proteínas plasmáticas del fármaco (sólo se filtra el fármaco libre), saturación de los transportadores (la secreción activa depende de proteínas transportadoras, que son saturables), o el número de nefronas funcionantes (de donde la importancia de situaciones como la insuficiencia renal).
En el caso del hígado, el aclaramiento hepático es fruto del metabolismo y por tanto está determinado por los factores que alteran el mismo así como por la cantidad de hepatocitos funcionantes, lo que justifica la importancia clínica de la insuficiencia hepática.
Estado de equilibrio
El estado de equilibrio o concentración estable es aquel en el que los aportes plasmáticos de fármaco se equilibran con la eliminación del mismo. Es fundamental su cálculo para decidir el período entre dosis y la cantidad de fármaco en cada una de ellas, en tratamientos prolongados.
Véase también
Enlaces externos
Referencias
Categoría: Farmacocinética
Wikimedia foundation. 2010.
