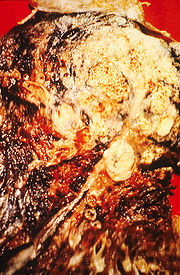
- Diagnóstico del cáncer de pulmón
-
Diagnóstico del cáncer de pulmón
En la mayoría de los pacientes, el diagnóstico del cáncer de pulmón se plantea ante datos clínicos y cuando en un estudio radiológico se detecta alguna anormalidad pulmonar. Con menos frecuencia se tratará de precisar el diagnóstico en enfermos a los que en un estudio rutinario radiológico se les ha puesto de manifiesto una imagen sospechosa o bien se intenta localizar el tumor ante un estudio histológico que muestra células neoplásicas. Los objetivos a cumplir para el diagnóstico de cáncer de pulmón son:
- Sospecha clínica por la sintomatología (es inespecífica y subjetiva), sobre todo en la población de riesgo que la componen fumadores varones de más de 45 años.
- Localización con radiología de tórax y otras pruebas complementarias.
- Conocer el tipo histológico del tumor ya que confirma el diagnóstico.
- Determinar el estadio del cáncer de pulmón. Ésta junto con las características histológicas del tumor son los dos objetivos fundamentales de todas las exploraciones diagnósticas.
- Valorar el estado general del paciente.
- Decidir el tratamiento manejando las características anteriores.
Contenido
Pruebas complementarias generales
Se deben realizar a todos los pacientes para determinar el estado general del paciente:
- Historia clínica y exploración física completas: determinan el estado general y la pérdida de peso del paciente.
- Hemograma: recuento hemático completo, con determinación de las plaquetas.
- Bioquímica completa: electrólitos, glucosa, calcio y fósforo séricos y función hepática y renal. La alteración de las enzimas hepáticas nos hará sospechar la presencia de metástasis en el hígado. Son muy importantes la albúmina y la LDH.
- Electrocardiograma
- Pruebas de función pulmonar como la Espirometría y la Gasometría(determinación de gases en la sangre arterial). Los parámetros límite para una neumectomía son: Capacidad vital < 45%.VEMS<800 ml. pCO2>45 mmHg.
- Pruebas de coagulación.
- Marcadores tumorales: como el antígeno carcinoembrionario (CEA) aumentado que sirve para el seguimiento clínico y alfafetoproteína (AFP): cuando existen metástasis hepáticas.
Radiografía simple de tórax
 Radiografía de tórax mostrando un tumor canceroso en el pulmón izquierdo (en el recuadro).
Radiografía de tórax mostrando un tumor canceroso en el pulmón izquierdo (en el recuadro).
Es una de las primeras exploraciones complementarias que debe realizar un profesional de la salud. Se prefiere una radiografía posteroanterior que visualiza el 70% de los pulmones y otra lateral que visualiza el 30% restante. En las radiografías simples de tórax se puede observar alguna anormalidad en casi el 98% de los pacientes con un carcinoma broncogénico, y el 85% son imágenes sugestivas para sospechar el diagnóstico por las alteraciones pulmonares distales (atelectasia), la existencia de adenopatías (ensanchamiento mediastínico) o detección de invasión torácica, incluida la pared. La radiografía de tórax detecta el 75% de los cánceres de pulmón. No se recomiendan las tomas radiológicas en serie para la detección temprana del cáncer de pulmón. La radiografía simple de tórax suele diagnosticar el 5-15% de los cánceres pulmonares en pacientes asintomáticos. En ella se puede observar:
Tumoración
Manifestaciones radiológicas determinadas por la tumoración:
- Nódulo pulmonar solitario: aparece en un 33% de los cánceres de pulmón. Es la imagen más importante para el diagnóstico diferencial. Suele ser un hallazgo radiológico casual. Suelen corresponder a adenocarcinomas e indiferenciado de células grandes. Se localizan en la periferia del pulmón. Morfológicamente son de aspecto denso, redondeado, de contorno lobulado, irregular y espiculado, con tractos lineales dirigidos hacia el hilio. No se calcifica, por lo que la presencia de calcificaciones suele ser consecuencia de su englobamiento por la masa tumoral o del origen del tumor en el seno de una cicatriz (hecho frecuente). Su tamaño es inferior de 3-4 cm de diámetro.
- Masa tumoral: aparece en el 28% de los cánceres de pulmón. Suele ser de tamaña superior a los 5 cm. Se localiza normalmente en el hilio y suelen corresponder a carcinoma microcítico pulmonar o indiferenciado de células grandes.
- Neumonía: suele ser persistente de pobre resolución (infiltrado pulmonar). Aparece en el 25 % de los cánceres de pulmón. Se observa como una densidad de agua poco definida. Cuando se observa una masa periférica con broncograma aéreo hay que pensar en el carcinoma bronquiolar (variante del adenocarcinoma) que es un tipo histológico que comienza en el alvéolo a nivel del neumocito tipo II dando una imagen similar a una bronconeumonía pues se observa relleno de acinos alveolares de sangre o pus. El bronquiolar es el único cáncer que puede ser multicéntrico.
- Cavitación y bulla: no es un parámetro radiológico importante, ya que sólo aparece en el 2-10% de los cánceres de pulmón. Suelen ser epidermoides centrales, la mayoría. Ocurre sobre todo en el lóbulo superior y en el segmento 6. Pero los periféricos también se cavitan como el adenocarcinoma y en el carcinoma de células grandes. Son condensaciones de bordes irregulares con cavitación. La llamada célula de avena no suele cavitarse. Es cavitación cuando tiene un grosor de su pared mayor de 2-3 cm. Es bulla cuando tiene un grosor menor de 2-3 cm. En ambos casos se puede observar un nivel hidroaéreo. La cavidad, consecuencia de la necrosis del tumor por isquemia, es de tamaño variable, de paredes gruesas, con borde interno de aspecto mamelonado y de contorno externo irregular con neumonitis adyacente. Pueden confundir con abscesos pulmonares.
- Condensación que ocupa el vértice pulmonar: la producen neoplasias situadas en el seno vertebropulmonar superior (tumor de Pancoast). Estas se originan en el parénquima pulmonar del vértice y en su crecimiento invaden la pleura extendiéndose a la base del cuello. Acaban afectando la pared torácica adyacente (destrucción de primeras costillas), invadiendo el simpático cervical y el plexo cervical (síndrome de Horner y síndrome radicular, respectivamente), y dificultando, por compresión e invasión, el drenaje de la vena cava superior (edema en esclavina, desarrollo de circulación colateral en región anterosuperior del tórax, hombro y brazo, etc). Aunque puede ser de cualquier variedad histológica, predomina el epidermoide.
- Metástasis pulmonares: en el carcinoma de pulmón pueden aparecer depósitos metastásicos pulmonares en forma de nódulos múltiples redondeados, bien definidos, de diferentes tamaños. Puede parecerse a las metástasis de cualquier otro origen o bien estar cavitadas, sobre todo cuando el primario es de origen epidermoide. La presencia de metástasis pulmonares en el carcinoma broncogénico es de aproximadamente el 7%, afectándose el pulmón ipsilateral en la mitad de los casos, el pulmón contralateral en la cuarta parte y ambos pulmones en el resto.
- Linfangitis carcinomatosa: al igual que otros tumores, el carcinoma bronquial puede producir linfangitis carcinomatosa más frecuentemente unilateral. El patrón radiológico se traduce en la identificación de líneas B de Kerley (evidencia de edema), algunas veces asociadas a un componente nodular, posiblemente por la existencia de depósitos hematógenos, que crean un patrón de aspecto reticulonodular. La linfangitis carcinomatosa no siempre es reconocida por radiología simple, pudiendo ser un hallazgo de auptosia.
- Destrucción ósea: según diferentes estadísticas oscila entre el 10 y el 20% de los casos. Las lesiones son fundamentalmente de tipo osteolítico, aunque puedan existir lesiones puramente osteoblásticas en el carcinoma de células pequeñas y en el adenocarcinoma. Los huesos afectados más frecuentemente son las vértebras (70%), la pelvis (40%) y el fémur (25%). La invasión directa de la pared torácica aparece en auptosias en el 10% de los casos.
Invasión de gánglios linfáticos
Manifestaciones derivadas de la invasión ganglionar por células tumorales. Los tumores centrales se manifiestan en primer lugar por un aumento de la sobra hiliar y en segundo lugar por ensanchamiento del mediastino. Más tardíamente atelectasias, hiperinsuflación, etc.
- Ensanchamiento hiliar uni o bilateral: En tumores de localización central suele ser suma de masa tumoral y del agrandamiento de ganglios hiliares. Esta imagen se presenta con relativa frecuencia (12-28% de los enfermos). La evidencia de una masa periférica o central (tumor originario), incluso neumonía y de manifiestas adenopatías hiliares debe hacer pensar en el carcinoma de pulmón en el adulto. Puede ser el único signo radiológico, siendo en ocasiones difícil de reconocer, teniéndose que recurrir a otras técnicas complementarias como la TAC.
- Afectación de ganglios mediastínicos: se manifiesta como masas generalmente unilaterales de contornos lobulados o policíclicos. En estos casos es frecuente la existencia de otros signos radiológicos y de síntomas derivados de la compresión e invasión de estructuras mediastínicas: afonía por parálisis del nervio laríngeo, disfagia por compresión o infiltración del esófago a partir de ganglios carinales o mediastínicos posteriores, síndrome de la vena cava superior en tumores del vértice, etc. El mediastino superior es el más frecuentemente afectado, produciendo un aspecto convexo lobulado. Sospecharemos tumor microcítico cuando el tumor no sea muy grande y tengan muchas adenopatías mediastínicas, hiliares, etc y precisará diagnóstico diferencial con linfoma.
Invasión de estructuras vecinas
Algunas evidencias radiológicas derivan de la invasión a estructuras vecinas o del crecimiento intraluminal del cáncer de pulmón:
- Invasión de la pared costal: aparece destrucción de las costillas en el tumor de Pancoast o en tumores periféricos de cualquier localización.
- Parálisis diafragmática: es frecuente la elevación diafragmática e inmovilidad del hemidiafragma ipsilateral, secundaria a parálisis del nervio frénico por invasión mediastínica del carcinoma de pulmón, siendo la primera causa de parálisis diafragmática del adulto.
- Derrame pleural: aparece en el 8-15% de los cánceres pulmonares. Cuando se observe un derrame amplio sin desplazamiento contralateral del mediastino, debe sospecharse el cáncer de pulmón por mediastino fijo por infiltración tumoral. También puede cursar con desplazamiento del mediastino hacia el lado contrario. Es producido por cualquier tipo histológico. Sería un tumor Tx porque sabemos que existe neoplasia pero no conocemos su localización. El derrame puede ser seroso o sanguinolento, y no siempre significa invasión directa de células de estirpe neoplásica. El derrame seroso es frecuentemente el resultado de la obstrucción de los ganglios linfáticos invadidos o atelectasia obstructiva, mientras que la existencia de derrame hemorrágico casi siempre denota invasión directa por parte del tumor.
- Síndromes obstructivos de vías aéreas: pueden aparecer acompañados de la evidencia de la masa tumoral; pero en ocasiones, y dado el origen epitelial de estos tumores, pueden constituir la única manifestación incluso muy precoz, de la enfermedad. Comprenden:
- Neumonitis obstructiva: con evidente o sólo discreta pérdida de volumen. La condensación neumónica suele ser mucho más densa y homogénea que en la neumonía bacteriana y la infiltración parenquimatosa suele desbordar las cisuras.
- Atelectasia: la mayoría de los carcinomas de pulmón producen oclusión bronquial con consolidación y atelectasia del tejido periférico, siendo la atelectasia la manifestación radiológica más frecuente del carcinoma broncogénico. Puede ser completa o incompleta sin broncograma aéreo. Esta puede afectar a un bronquio segmentario o lobar e incluso a todo el pulmón (obstrucción del bronquio principal). En la atelectasia lobar por cáncer es frecuente que el colapso del lóbulo sea irregular, ya que la masa impide la retracción allí donde está situada; ello hace que la cisura correspondiente al retraerse adopte la forma de una S (signo de Golden). Otras veces existe el signo de rotura de la cisura. Aparece en cáncer epidermoide y microcítico y de células grandes. Se forma porque asienta sobre la división de bronquios principales: Si existe ocultamiento del hilio izquierdo es por pérdida de volumen del lóbulo inferior. Si existe atelectasia de lóbulo inferior izquierdo se pierde volumen y el hilio se mete detrás del corazón. Puede confundirse con una lesión neumónica, por lo que la TAC nos puede ayudar en el diagnóstico diferencial al identificar en la mayoría de los casos la masa o la obstrucción bronquial.
- Enfisema obstructivo: atrapamiento aéreo localizado: se produce por efecto valvular del propio tumor (obstrucción bronquial incompleta) que permite la entrada de aire pero dificulta su salida en la espiración. En ocasiones puede objetivarse comparando radiografías en inspiración y espiración.
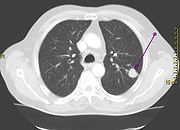
Tomografía axial computarizada
La tomografía axial computarizada es de gran utilidad en el cáncer de pulmón y se recomienda en todo paciente con un nódulo pulmonar solitario detectado por radiografía. Algunas ventajas de una tomografía incluyen:
- Encuentra su principal aplicación en la determinación del grado de extensión de la neoplasia; tanto intratorácica como extratorácica, y de las adenopatías mediastínicas.
- En la diferenciación entre nódulos benignos y malignos, además de la detección de pequeños nódulos con mayor nitidez que en las radiografías simples. Proporcionan valiosa información sobre la existencia de cavitación, calcificación y en ocasiones la localización intrabronquial del tumor, en fin, de las características morfológicas del tumor.
La tomografía es un método muy demostrativo de la afectación mediastínica del carcinoma de pulmón, de la evaluación de los ganglios retroperitoneales, crurales, así como del estado del hígado, suprarrenales y riñón, frecuentemente afectados por metástasis. Permite además el análisis de lesiones subpleurales y en la visualización de pequeños derrames, la posible afectación de pared—ya que permite una correcta visualización de la pared costal—y la visualización de la extensión del tumor a otras estructuras colindantes.
Broncoscopia
La broncoscopia, sin duda, se trata de las exploraciones más importantes para el diagnóstico del cáncer de pulmón. Existen dos procedimientos diferentes para su realización: el rígido y el flexible. Ciertamente, desde la aparición de los broncoscopios flexibles, las posibilidades de la técnica han aumentado considerablemente. Con el broncoscopio rígido se puede explorar un amplio territorio bronquial que comprende tráquea, bronquios principales y bronquios lobares inferiores en visión directa. Por medio de ópticas es posible llegar a visualizar la salida de los bronquios lobares superiores. Por tanto, su limitación viene dada por la imposibilidad de introducirse en bronquios segmentarios y obtener muestras de lesiones periféricas. Por el contrario, el broncofibroscopio consigue una visualización prácticamente total del árbol bronquial, llegando a territorios realmente periféricos, obteniéndose, sin duda, un aumento considerable de la rentabilidad. La broncoscopia rígida apenas se utiliza quedando completamente desplazada por la fibrobroncoscopia.
La broncoscopía es una técnica obligada si el paciente no expectora o el estudio citológico es negativo, para poder establecer o descartar el diagnóstico. Si el diagnóstico ya ha sido hecho mediante citología, la broncoscopía se indica para reafirmar o precisar el tipo histológico y para determinar su localización o extensión. Además, se emplea ante una lesión central visualizada en la radiografía de tórax o en la tomografía.
La rentabilidad de la broncoscopía en el cáncer de pulmón es muy alta, alcanzándose el diagnóstico hasta en el 93% de los casos cuando la lesión es visible endoscópicamente y en, aproximadamente, el 50% cuando no lo es (rentabilidad global del 87%). Se puede decir que la broncoscopia tiene una sensibilidad del 50% y una especificidad del 95%.
La broncoscopía permite la visualización directa del tumor ya que la mayoría de éstos son centrales y accesibles con esta técnica exploratoria.[1] Por ejemplo puede visualizar la mucosa desestructurada, friable y muy vascularizada. Determina además la extensión y localización intrabronquial, una ventaja que se obtiene con respecto a la punción de aguja fina. Si el tumor es operable se puede saber hasta donde se puede resecar. Siempre será necesario conocer con vistas a la resecabilidad la distancia entre carina principal y la infiltración tumoral.
Guiado por broncoscopía se puede obtener una toma de biopsia de la lesión en diversas modalidades:
- Biopsia directa del tumor que se está visualizando.
- Biopsia transbronquial, si no hay biopsia directa del tumor.
En tumores sin visión directa permite hacer:
- Cepillado bronquial con Telescopaje: consiste en la introducción de un escobillón por el fibroscopio para la toma de muestra para citología. Se suele hacer en tumores periféricos, la realización de fibrobroncoscopia bajo control radiológico con el fin de poder dirigir con mayor precisión las pinzas de biopsia o el cepillo al lugar de la lesión
- BAS: Broncoaspiración selectiva: consiste en la aspiración del bronquio distal para hacer citología. Se obtiene conectando un sistema de aspiración al canal del fibroscopio.
- BAL: Lavado broncoalveolar: se realiza enclavando el fibrobroncoscopio en un segmento bronquial y procediendo a la introducción y aspiración de pequeñas cantidades repetidas de suero fisiológico. El análisis citológico del sedimento, tras centrifugado, traduce la situación de actividad de procesos intersticiales y tumorales.
- Punción transbronquial: en caso de abombamiento o compresión de bronquios principales, traquea o carina, se puede hacer una punción aspiración transbronquial o transcarinal y obtener así material de estas adenopatías para examen histológico. La mayor utilidad de la biopsia transbronquial son los procesos pulmonares difusos. Un resultado negativo no excluye el diagnóstico, y además, las complicaciones de hemorragias y neumotórax no son despreciables.
- Informa sobre los datos de diseminación del tumor, como por ejemplo si la carina deja de ser móvil o su ángulo se ve aumentado, lo que refleja la afectación de los ganglios subcarinales que es una contraindicación quirúrgica. Es decir informa de signos indirectos de compresiones (como por ejemplo la obstrucción de algún bronquio) o desviaciones bronquiales por adenopatías.
Complicaciones: la broncoscopia tiene complicaciones en el 10% de los casos y una de ellas es la hemoptisis en la misma intervención, que suele ser expectoración hemoptoica y rara vez hemoptisis franca, y que por lo general cede espontáneamente en 24-48 horas. También se pueden dar sustancias procoagulantes para disminuir la hemorragia. Cuando se realizan biopsia transbronquial de lesiones muy periféricas pueden aparecer neumotórax, casi siempre pequeños, que ocasionalmente precisan drenaje endotorácico. Otras complicaciones son infecciones, insuficiencia respiratoria, arritmias, edema de glotis y broncoespasmo.
Contraindicaciones: no existe contraindicación absoluta alguna. El mayor riesgo de complicaciones incide en enfermos con cardiopatía isquémica, insuficiencia respiratoria severa, asma bronquial sintomático y diátesis hemorrágica.
Estudio histopatológico
Citología
La citología del esputo es el procedimiento diagnóstico más habitual y debe constituir la primera técnica a utilizar en todo enfermo subsidiario de padecer un cáncer de pulmón, bien porque así lo sugieren la clínica y la radiología, bien porque, aún no siendo sugerentes, o se trate de un enfermo de alto riesgo. A partir del año 2007, no se recomienda realizar una citología de esputo individual o en serie para el tamizaje en el cáncer de pulmón. Un citólogo experto no sólo limita su información al diagnóstico genérico de cáncer, sino que en la mayoría de los casos llega a su tipificación histológica.
- Se requiere examinar al menos tres muestras para conseguir un buen rendimiento diagnóstico. Si se analiza el esputo de forma seriada, por ejemplo, tres muestras en días distintos, por un citólogo experto y las muestras son de buena calidad, esputo reciente, matutino, procedente de vías profundas y transportado en alcohol de 50, la rentabilidad diagnóstica media es alta (75-85%), especialmente si una de las muestras se obtiene horas después de la fibrobroncoscopia. La rentabilidad es mayor, alcanzando el 90%, cuando el cáncer es de localización central, y desciende considerablemente, al 50%, en los tumores periféricos.
- La única limitación que presenta es que el enfermo no sea capaz de expectorar. Si el paciente es incapaz de expectorar, se puede intentar inducir el esputo mediante aerosol salino hipertónico.
- Su especificidad es muy alta. Los falsos positivos son escasos (2-3%) y suelen producirse en sujetos afectados de procesos inflamatorios crónicos.
- El carcinoma escamoso es el que proporciona mayor índice de citologías positivas.
- Citología con broncoscopia: consiste en abrasión bronquial con cepillos adecuados.
- Citología del derrame pleural: si existe derrame por toracocentesis. Si existe cáncer se observa un aumento de LDH mayor que en plasma. Aunque su significado no es patognomónico, la ausencia de elevación, excluye casi con seguridad que el derrame esté asociado a un cáncer. Hay que hacer tres determinaciones seriadas.
- PAAF. Punción aspiración con aguja fina: es una punción aspirativa transparietal. Tiene una sensibilidad del 80% y una especificidad del 95%. Sólo está indicada en tumores periféricos no accesibles a la fibrobroncoscopia o en tumores de situación media en los que reiteradamente ha fallado ésta (obtención de material inflamatorio o necrótico). En masas de 3-4 cm de diámetro o mayores se alcanza una rentabilidad alrededor del 80%, pero consigue obtener material de lesiones tan pequeñas como nódulos de 1 centímetro de diámetro. La zona a pinchar se localiza con TAC. Cada vez se hace con agujas más finas (diámetros de décimas de milímetro) para evitar el neumotórax que ocurre en el 5-6% en la actualidad, hemoptisis: 5%, necesidad de toracocentesis: 1%.
En caso de ganglios cervicales palpables se puede ir directamente a su punción o biopsia. Igualmente si existe infiltración difusa supraclavicular.
La limitación principal de la PAAF es su aproximación diagnóstica, que se hace a través de un estudio citológico, lo que en ocasiones aporta menos datos que un estudio biópsico. No obstante, el índice de rentabilidad es alto y la morbilidad se encuentra muy disminuida respecto a la biopsia pulmonar transparietal.
Biopsia
La biopsia entrega la máxima certeza al diagnóstico de un cáncer de pulmón. Hay distintas modalidades dependiendo de las circunstancias clínicas, siendo la principal la biopsia bronquial o transbronquial en el curso de una fibrobroncoscopia. Labiopsia pulmonar percutánea o transparietal o transpleural se realiza generalmente con control radiológico usando diversos métodos como la biopsia aspirativa, la biopsia con aguja cortante y el taladro ultrarrápido de aire comprimido. La principal indicación es en aquellos tumores periféricos de difícil o imposible acceso por otros procedimientos. Si el tumor es periférico y existe derrame pleural se puede recurrir a una biopsia pleural. Se puede hacer con diferentes tipos de aguja, siendo la más empleada la de Vim-Silverman. En caso de sospecha de metástasis se indica la biopsia ganglionar obtenido mediante mediastinoscopia o la biopsia percutánea de ganglios palpables. Otros tipos de biopsia, incluyendo la biopsia ósea o de médula ósea pueden ser útiles en algunos pacientes.
Mediastinoscopia
Está encaminada a la visualización del mediastino anterior. Se realiza una incisión paraesternal y se extirpa de 1 a 1,5 cm de cartílago costal, entrando en mediastino anterior y pudiendo llegar al hilio pulmonar. Nos permite la visualización directa de los ganglios hiliares contralaterales y la toma de biopsia, que si son positivos será contraindicación quirúrgica. Esta técnica cada vez se realiza menos debido al empleo de la TAC ya que la existencia de adenopatías visibles con TAC, aumenta la sospecha de infiltración linfática, pero no nos aporta datos sobre las características histológicas de los ganglios mediastínicos. Constituye una exploración quirúrgica obligada ante la sospecha clínico-radiológica de adenopatías. La mayoría de los cánceres pulmonares la afectación ganglionar mediastínica supone una contraindicación quirúrgica para la mayoría de los cirujanos, sobre todo si hay una invasión extracapsular del tumor (desborda la cápsula del ganglio e infiltra tejidos vecinos). Únicamente en el cáncer epidermoide se ha observado una buena supervivencia a los cinco años, asociando, en estos casos, la radioterapia al tratamiento quirúrgico. Resumiendo, podemos decir que la mediastinoscopia evita muchas toracotomías innecesarias. Por ello, para asegurar o descartar la afectación mediastínica se deberá practicar una mediastinoscopia que recoja muestras de los ganglios traqueobronquiales, paratraqueales bilaterales y subcarínicos, pues existe la posibilidad de diseminación cruzada. Igualmente, se obtendrán muestras del tejido graso mediastínico para descartar la invasión directa del tumor. La existencia de metástasis hematógenas a cualquier nivel descarta cualquier tipo de intervención quirúrgica sobre el tumor primitivo. En cuanto a las metástasis linfáticas, sólo serán excluyentes de cirugía si corresponden a un territorio que no pueda ser extirpado en el mismo acto quirúrgico que el de la extirpación de la lesión original, o bien cuando la infiltración sea tal que se encuentre afectada la cápsula ganglionar. En este último caso, la existencia de afectación capsular significa de hecho la existencia de infiltración del mediastino.
Isótopos radiactivos
- Estudio de la perfusión pulmonar se emplean macroagregados de albúmina marcada con I131 o Tecnecio 99. Habitualmente, el déficit de perfusión que se observa en la gammagrafía es mayor del que se podía presumir por las radiografías, sobre todo en los tumores situados en el segmento posterior del lóbulo superior; esta discrepancia puede interpretarse como consecuencia de la compresión directa de la arteria pulmonar por el tumor o adenopatías, y del reflejo de von Euler-Liljestrand, que determina un descenso de la perfusión a consecuencia de la obstrucción bronquial. Se realiza con poca frecuencia para valorar la función pulmonar que determine la tolerancia del paciente a una eventual cirugía o radioterapia.
- Gammagrafía con Galio 67: la detección de metástasis, sobre todo ganglionares se realiza con bleomicina marcada con Co57 o con Ga67. Pretendía ser una técnica incruenta que sustituyese a la mediastinoscopia o que sirviese al menos como método previo de selección de candidatos a la mediastinoscopia. No ha resultado así por su escasa sensibilidad y por la abundancia de falsos positivos y negativos. No es por tanto, técnica de gran utilidad en el diagnóstico de extensión.
- Tomografía por Emisión de Positrones (PET): utiliza glucosa marcada con un átomo radiactivo. Las células cancerosas del cuerpo absorben grandes cantidades de azúcar radiactiva, y una cámara especial puede detectar la radiactividad. Ésta es una prueba muy importante en los casos de cáncer del pulmón en etapas tempranas. El médico solicitará esta prueba para ver si el cáncer se ha propagado a los ganglios linfáticos. También es útil para determinar si una imagen o nódulo pulmónar que aparece en las radiografías de tórax es cáncer. Los exámenes de PET son útiles cuando el médico piensa que el cáncer de pulmón se ha propagado, pero no se sabe dónde. Los exámenes de PET se pueden usar en lugar de varias pruebas de imagen radiológicas diferentes debido a que exploran todo el cuerpo.
Estudio de la extensión intratorácica
Puede tener dos objetivos: valorar las posibilidades quirúrgicas de un tumor que endoscópicamente es resecable y ante un tumor ya irresecable, poder evaluar con más exactitud la respuesta terapéutica. Los métodos exploratorios a utilizar son:
- TAC torácico:
- RMN torácica.
- Mediastinoscopia:
- PET.
- PET-TAC de fusión, muy útil para planificar una cirugía o una radioterapia radical.
Otras técnicas no tienen un carácter de aplicación tan general como las referidas y quedan restringidas a la presencia de determinados síntomas o signos. Deberán realizarse según los casos:
- Esofagograma con bario: el tránsito baritado se hace ante la sospecha de compresión o infiltración esofágica que clínicamente se manifiesta con disfagia y ante la sospecha de fístula esofagobronquial (en este caso se emplea contraste yodado hidrosoluble). Se debe completar con esofagoscopia.
- Endoscopia digestiva: tiene las mismas indicaciones que el tránsito baritado esofágico. Permite ver la infiltración del esófago por el tumor.
- Biopsia de adenopatías cervicales, axilares o supraclaviculares o bien biopsia de grasa preescalénica en caso de induración supraclavicular o en tumor de Pancoast.
- Citologías seriadas de líquido pleural, completadas en caso de dudas con la biopsia pleural ciega o por pleuroscopia.
- Ecografía: se utiliza para el estudio de derrames pleurales. En el cáncer pulmonar no da resultados diferenciados. Es muy útil la ecografía hepática cuando se sospechan metástasis hepáticas.
Estudio de la extensión extratorácica
Se realizará con vistas a la detección de metástasis cuando exista sospecha clínica, exploratoria o analítica. Dependiendo del órgano o tejido supuestamente afectado se realizará:
- Sospecha de metástasis óseas: radiología o gammagrafía ósea o biopsia de cresta ilíaca
-
- Gammagrafía ósea: se realizará cuando aparece dolor óseo en el cáncer de pulmón, sobre todo adenocarcinoma. Si esta exploración demuestra captaciones patológicas del isótopo, se procederá a su confirmación con estudios radiológicos selectivos de la zona afecta, e incluso se llegará a la punción biopsia de la zona, para descartar o confirmar el diagnóstico de la lesión.
- Radiología simple de las lesiones óseas sospechosas detectadas por gammagrafía o por la presencia de síntomas.
- Biopsia de cresta ilíaca: Se realizará en los pacientes portadores de un carcinoma anaplásico de células pequeñas con el fin de estudiar la médula ósea, frecuentemente afectada por invasión tumoral en este tipo histológico.
- Sospecha de afectación hepática: ecografía hepática o TAC abdominal o laparoscopia con biopsia. A la vez se intentará descartar las metástasis en las glándulas suprarrenales.
- Sospecha de afectación cerebral: citología de LCR o TAC cerebral. El TAC se utiliza en el diagnóstico de las metástasis cerebrales, que pueden presentarse sin sintomatología neurológica entre el 5 y el 10% de los carcinomas de pulmón. Un TAC de cráneo que muestre una o varias lesiones redondeadas que se intensifican mediante el contraste, rodeadas de edema, en un paciente con cáncer de pulmón, suele ser suficiente para el diagnóstico de metástasis cerebral.
Es preciso resaltar que aproximadamente 1/3 de los enfermos con carcinoma pulmonar presentan metástasis a distancia en el momento del diagnóstico (exceptuando el oat-cell, en el que la incidencia es mayor). Por consiguiente, su búsqueda es obligatoria antes de someter al enfermo a una toracotomía y resección innecesarias.
Determinación del estadio
Por muchas razones, sobre todo para comparar los resultados del tratamiento es de gran utilidad la existencia de un método uniforme TNM para la determinación del estadio del cáncer en función de su extensión anatómica en el momento del diagnóstico.
Estadificación del cáncer de pulmón Estadiaje Criterios Carcinoma oculto TX, N0, M0 Estadio 0 TIS, Carcinoma in situ Estadio I IA T1, N0, M0 IB T2, N0, M0 Estadio II IIA T1, N1, M0 IIB T2, N1, M0 ó T3, N0, M0 Estadio III IIIA T3 (ó T1 ó T2 con N2), N0, N1 ó N2, M0 IIIB Cualquier T, N3 (ó cualquier N con T4), M0 Estadio IV Cualquier T, cualquier N o M1 Tumor primario (T):
- T0 - No hay signos de un tumor primario.
- TX - Cáncer oculto, demostrado en la citología del lavado bronquial pero no radiológicamente ni en la fibrobroncoscopia. Las secreciones broncopulmonares contienen células malignas pero no hay otros datos de la existencia de un cáncer de pulmón.
- TIS - Carcinoma in situ
- T1 - Tumor menor o igual de 3 cm de dimensión máxima, rodeado por tejido pulmonar o pleural visceral y sin invasión proximal al bronquio lobar en la fibrobroncoscopia. También se clasifican en T1 los tumores poco frecuentes, superficiales, de cualquier tamaño, con invasión limitada a la pared bronquial que se extienden proximalmente al bronquio principal.
- T2 - Tumor mayor de 3 centímetros de dimensión mayor o tumor de cualquier tamaño que invade la pleura visceral o con atelectasia o neumonitis obstructiva que se extiende a la región hiliar. En la broncoscopia, la extensión proximal del tumor puede limitarse al bronquio lobar o estar al menos a 2 cm de la carina. La atelectasia o la neumonitis obstructiva no deben afectar a todo un pulmón.
- T3 - Tumor de cualquier tamaño con extensión directa a la pared costal (incluidos los tumores de la cisura superior) diafragma, pleura mediastínica o pericardio, sin afectación del corazón, grandes vasos, tráquea, esófago, cuerpos vertebrales o un tumor del bronquio principal a menos de 2 cm de la carina, sin infiltración de la misma. La atelectasia afecta a todo un pulmón. Existe derrame pleural no maligno.
- T4 - Tumor de cualquier tamaño con infiltración del mediastino o del corazón, grandes vasos, tráquea, esófago, cuerpos vertebrales o carina o con derrame pleural maligno. Los derrames pleurales no hemáticos ni exudativos y con varios estudios citológicos negativos no se clasifican como malignos con fines de determinación del estadio.
Ganglios linfáticos regionales (N):
- N0 - Sin metástasis demostrables en los ganglios linfáticos
- N1 - Metástasis en los ganglios linfáticos peribronquiales o hiliares ipsolaterales, o ambos, incluyendo la extensión directa del tumor.
- N2 - Metástasis en los ganglios mediastínicos o subcarínicos ipsolaterales.
- N3 - Metástasis en los ganglios mediastínicos o hiliares contralaterales, escalénico ipso o contralateral o supraclaviculares.
. Metástasis a distancia (M):
- M0 - Sin metástasis a distancia conocidas.
- M1 - Metástasis a distancia presentes, especificando su localización por ejemplo en cerebro.
La International Association for the Study of Lung Cancer clasifica el cáncer microcítico de pulmón, solamente en dos estadios: enfermedad localizada al tórax y enfermedad diseminada fuera del tórax.
Error en la cita: Existen referencias en esta página, pero no pueden ser mostradas. Por favor, edita esta página y añade la plantilla {{listaref}}.Categorías: Cáncer de pulmón | Diagnósticos en medicina
Wikimedia foundation. 2010.